Transplante do coração: tratamento para todos os casos de doenças cardíacas?
Um transplante do coração é, para muitos pacientes, a única chance de sobrevida. Mas ele não é o único tratamento para pacientes que sofrem com doenças cardiovasculares e que bom não ser. A fila de espera por um transplante cardíaco no estado de São Paulo varia de 12 a 18 meses, em média (esse tempo pode ser bem maior, inclusive). Parte dos pacientes à espera, infelizmente, vão a óbito porque lutam — literalmente — contra o tempo. Essa realidade poderia ser outra se o índice de rejeição à doação de órgãos não fosse tão alto: 43% das famílias não autorizam a doação de um paciente elegível a ser doador.
O transplante cardíaco é um tratamento reservado para pacientes com cardiopatias graves e que colocam sua vida em risco. Entre esses diagnósticos estão as arritmias severas, doenças cardíacas congênitas, miocardiopatias e valvulopatias graves.
Em alguns casos mais graves existe a possibilidade do uso de um coração artificial — um dispositivo que atua como ventrículos — e que dá ao paciente não só mais qualidade de vida, mas permite que ele possa enfrentar a fila do transplante com um pouco mais de tranquilidade com relação à saúde. É uma alternativa paliativa que dá ao paciente aquilo que médico nenhum pode dar: tempo. Tempo de espera por um coração compatível, que não precisa ser apenas compatível, mas completamente saudável.
Ainda que seja a última — e única — esperança de pacientes com cardiopatias graves, o transplante não é um procedimento simples e pede cuidados pré e pós operatórios que devem ser seguidos à risca. Pós-procedimento os cuidados são intensificados para que o organismo não veja aquele novo órgão como um corpo estranho e reaja a ele, o que chamamos de “rejeição” ao coração. A recuperação hospitalar é de cerca de um mês justamente para que todos os cuidados necessários sejam coordenados por uma equipe especializada.
Em muitos casos a expectativa de vida de um coração vindo de doador é de cerca de oito anos quando, em alguns casos, o paciente é reavaliado e pode, em alguns casos, precisar de um novo transplante. Nesses casos, ele volta para a fila de espera por um novo coração.
Ainda que este não seja o único tratamento quando se fala em cardiopatias, é preciso dizer que é o único tratamento para as mais de 350 pessoas que estavam na fila de um transplante do coração apenas no primeiro semestre de 2021 (dados oficiais do Sistema Nacional de Transplantes). São mais de 350 vidas à espera de um sim. De uma segunda chance.
Que a realidade possa ser outra. Que haja mais conscientização da importância da doação de órgãos. A realidade é que nunca sabemos se um dia seremos nós ou alguém que amamos na fila… É preciso pensar nisso também.
Mente e coração: existe relação?
Um relatório da Organização Mundial da Saúde (OMS) concede ao Brasil o título de país com maior número de registro de transtornos de ansiedade em todo o mundo. São cerca de 18,6 milhões de pessoas afetadas, ou 9,3% da população brasileira.
Esse número piorou ao longo de 2020 — ano em que iniciou a pandemia. O Fórum Econômico Mundial mostrou em um estudo que 53% dos entrevistados do Brasil reclamaram do agravamento do bem-estar mental, incluindo sintomas como respiração ofegante, batimentos cardíacos acelerados e bronquites.
Sintomas depressivos, como a ansiedade, são reconhecidos como risco para Doença Arterial Coronariana e outras patologias cardiovasculares, segundo artigo publicado pelo International Journal of Cardiovascular Sciences.
Tratar a saúde mental é cuidar do coração. E não apenas isso: evita doenças, como obesidade, hipertensão e infarto precoce.
Mas, afinal, qual é a relação entre o estresse e o coração?
Primeiro, vamos à definição do estresse, que se caracteriza por ser uma sensação de desconforto, medo, preocupação e nervosismo.
Conforme o estresse aumenta, elevam-se as taxas de adrenalina e cortisol no corpo.
Em excesso no organismo, essas substâncias provocam instabilidade, elevam a pressão sanguínea e os batimentos cardíacos, que são fatores para desencadear um infarto ou Acidente Vascular Cerebral (AVC).
O estresse afeta diretamente o sistema cardiovascular, acelerando a possibilidade de doenças cardíacas.
Outro fator que merece destaque é a desregulação alimentar causada pelo estresse. Ela faz com que o paciente ingira alimentos pobres em proteínas e vitaminas, o que aumenta o peso corporal e pode implicar na baixa da autoestima.
Depois do estresse, a depressão
Mais de 300 milhões de pessoas sofrem de depressão em todo o planeta, de acordo com a Organização Mundial da Saúde (OMS). Apenas no Brasil, o total é de 11 milhões de casos.
A depressão é uma condição que faz as pessoas terem alterações bruscas de humor, afetando negativamente as relações sociais, familiares e no ambiente de trabalho.
Pacientes com depressão têm 78% mais chances de desenvolver doenças cardiovasculares em longo prazo, muito decorrente do uso de antipsicóticos – remédios que tendem a aumentar o índice de massa corporal.
E a doença é mais frequente entre aqueles que são diagnosticados com doença arterial coronariana (cerca de 40%), é o que mostra um estudo do International Journal of Cardiovascular Sciences.
Quando a mente não está bem, o coração emite sinais de alerta
Os quadros de risco apresentados acima são fatores que podem determinar a saúde do seu coração e até seu estado físico.
Você já ouviu falar em casos onde pessoas com ansiedade instantânea e violentas mudanças de humor, começam a apresentar hematomas pelo corpo sem qualquer motivo aparente?
Esse é um exemplo de paranoia do sistema nervoso que pode afetar negativamente o estado físico.
Por isso, quando não se cuida da mente, sem ter uma atividade de relaxamento ou momentos de desestresse, o coração passa a entrar em alerta vermelho, culminando em infarto precoce ou desenvolvendo doenças cardíacas.
Como prevenir?
- Como mencionado acima, faça exames periódicos, como eletrocardiograma e hemograma, e tenha um cardiologista para te acompanhar.
- Pratique atividades físicas diariamente por pelo menos 15 minutos. Caminhada ajuda bastante, assim como exercícios aeróbicos e musculação.
- Beba muita água e evite o consumo de álcool e tabaco.
- Fuja de ambientes tóxicos, estressantes e com gritaria, isso vai afetar muito o seu cérebro e seu dia.
- Esteja próximo a pessoas que te façam sentir bem.
Cardiomegalia: a “doença” do coração grande que matou Taylor Hawkins
O nome é complicado: “cardiomegalia” e ficou popularmente conhecida como “coração grande”. É uma consequência final de uma série de doenças cardíacas, tais como: insuficiência cardíaca, arritmias ou doenças nas artérias coronárias. Também pode ser uma consequência de uma condição benigna, chamada de coração de atleta. Não é considerada doença, mas serve como alerta esses casos.
Essas doenças podem deixar o músculo do coração ou as suas paredes mais grossas e maiores (daí o surgimento do nome “coração grande”), impedindo o bombeamento correto de sangue para o organismo. Esta é uma alteração que geralmente acomete pacientes idosos, mas pode também afetar os mais jovens, incluindo crianças — estes geralmente com cardiopatias que, até então, não eram
conhecidas e também pode ser encontrada em atletas jovens de alto rendimento.
Ainda que não seja considerada de fato doença (mas condição de outra doença) é um estado grave e que pode levar o paciente a óbito se não tratada. A boa notícia é: quando diagnosticada precocemente, tem tratamento e bom controle dos sintomas.
Na fase inicial é uma condição assintomática, porém, com a evolução do quadro clínico, o paciente pode relatar falta de ar mesmo quando em repouso, tonturas, palpitações, dores no peito, cansaço excessivo constante e inchaço nos membros inferiores e na barriga. A avaliação cardiológica é imprescindível para que o tratamento — que inclui o uso de medicamentos diuréticos, anti-hipertensivos, anticoagulantes, antiarrítmicos, entre outros – possa ser prontamente iniciado. Em alguns casos pode ser necessária a colocação de marcapasso, stents nas coronárias, cirurgia cardíaca e, em casos mais severos, transplante do coração.
A cardiomegalia é diagnosticada por meio da análise do quadro clínico, exame físico, exames de raio-X, eletrocardiograma, ecocardiograma inicialmente. Adicionalmente podem ser necessários exames mais complexos como tomografia, ressonância magnética ou cateterismo cardíaco. Além deles, exames de sangue podem ser considerados pelos especialistas para avaliar se existem outras alterações que possam colaborar para o desenvolvimento da cardiomegalia.
É preciso, de novo, reiterar a importância da prevenção. Taylor Hawkins, baterista do grupo Foo Fighters, trouxe a cardiomegalia à tona ao ter sido revelado que ele sofria com a condição cardíaca, embora não tenha sido essa a causa de sua morte. Ainda que seja um acontecimento trágico, acaba servindo para que outras pessoas busquem seus exames preventivos. Que esse episódio nos ensine a atentar-nos aos cuidados com a saúde do coração. Prevenir é sempre melhor do que remediar. Essa é a máxima que a medicina prega.
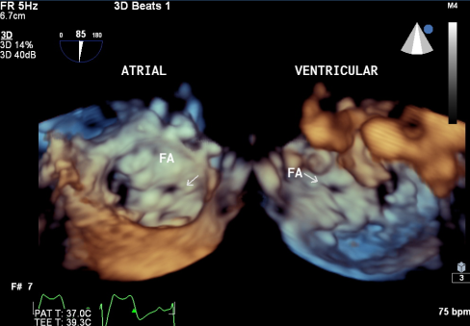
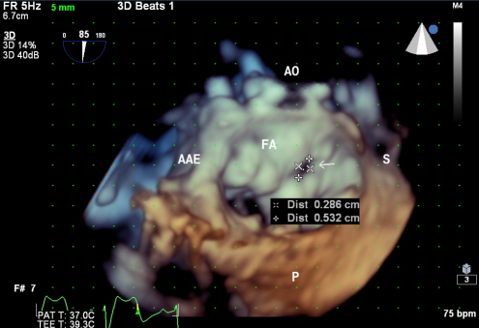
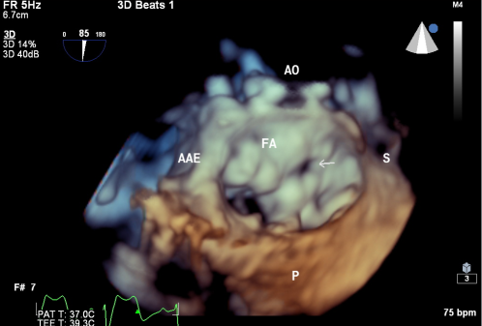
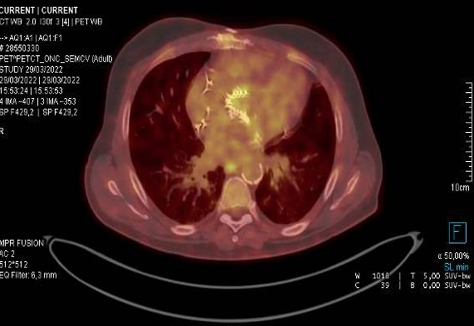
Medicina nuclear: conheça a importância na cardiologia
Quando citamos o termo nuclear, a maioria das pessoas podem ficar assustadas por ser algo exatamente perigoso e nocivo para nossa saúde. Isso é verdade, mas esse material, quando usado por profissionais capacitados, pode contribuir para o nosso bem-estar.
Tanto é que está cada vez mais comum o uso da medicina nuclear para obter um diagnóstico mais preciso de doenças coronárias.
O teste é solicitado após o paciente apresentar sintomas de angina ou alterações no exame ergométrico para isquemia. Por meio de uma análise cintilografia do miocárdio, é possível encontrar e identificar a doença.
“O exame de cintilografia do miocárdio é importante para diagnósticos de obstruções cardíacas em pacientes com exame de teste ergométrico alterado ou pacientes de alto risco cardiovascular. Também é importante para acompanhamento de pacientes pós Stents coronários ou cirurgias de ponte safena.”, explica o Dr. Jeffer de Morais, diretor de Cardiologia Clínica do Grupo Sirius.
O cardiologista ainda esclarece situações onde a medicina nuclear é ainda mais importante dentro da visão da clínica. “Pacientes com bloqueios de ramo direito ou esquerdo — uma anomalia comum que pode provocar atraso na condução do impulso elétrico no ventrículo cardíaco —, pessoas que não conseguem fazer o exame de esteira ou tem dificuldades para caminhar por terem doenças osteomusculares, são beneficiadas por essa opção, obtendo um diagnóstico mais preciso.”
Histórico da medicina nuclear
Essa ferramenta é mais antiga do que se pode imaginar. Em 1898, Marie Curie descobriu a existência de elementos radioativos, que foram chamados de isótopos naturais.
Entretanto, foi apenas após o início da evolução tecnológica, em 1946, que começaram a produção de equipamentos para exames com o uso de cristal de iodeto de sódio ou cristal de cintilação (por isso o nome cintilografia).
A medicina nuclear pode trazer certas preocupações, mas isso só acontece pela falta de conhecimento em geral. Dr. Morais explica que há baixo risco aos pacientes quando esse modelo é aplicado.
“Todo medicamento pode trazer efeitos alérgicos, aqui nos utilizamos Tecnécio ou Tálio, mas isso acontece em casos muito raros. Não são conhecidas sequelas no uso de medicina nuclear. Os medicamentos são radioativos de meia vida que saem do organismo depois de algumas horas da aplicação.”
Segundo a Sociedade Brasileira de Medicina Nuclear, o Brasil conta com 436 pontos que utilizam a medicina nuclear, considerando hospitais, clínicas e centros de pesquisas, os quais realizam cerca de 2 milhões de procedimentos por ano.
Porém, o país enfrenta dificuldades de expansão na área por não ser autossuficiente na produção de Tecnécio ou Tálio. É necessário um investimento na fabricação desses elementos e educação para mais brasileiros dominarem a técnica e o uso do reator nuclear.
Como exercícios ajudam na saúde de pessoas com sobrepeso e obesidade
Não é novidade que a obesidade é um dos maiores desafios da área da saúde nos dias atuais.
Somente no Brasil, de 10 pessoas, 6 estão com sobrepeso — é o que revelam dados de uma pesquisa
feita pelo Ministério da Saúde em 2021.
Como decorrência da obesidade, muitos problemas de saúde podem ser desenvolvidos ou agravados.
Entre os principais e mais recorrentes estão a hipertensão, o diabetes e o colesterol alto.
Consequências psicológicas e sociais também estão atreladas à doença, o que exige além do
tratamento com especialistas, como cardiologistas, acompanhamento de psicólogos e psiquiatras.
Atividade física como resposta à obesidade
Pesquisas apontam que a prática de exercícios físicos é um recurso fundamental na prevenção de
diversas doenças.
Adotar a atividade recorrente diminui o percentual de gordura corporal, evitando a obesidade, além
de promover a melhora aptidão física e uma melhora na manutenção das capacidades funcionais.
Isso porque, os exercícios impactam de três maneiras principais, o organismo:
• Aumento do gasto de energia;
• Equilíbrio do balanço dos macronutrientes;
• Ajuste de energia ingerida e gasta.
As pessoas em situação de obesidade devem procurar ajuda para iniciar a prática de atividade física
bem como proteger e cuidar da saúde, que pode estar debilitada, incluindo problemas
cardiovasculares.
Consulte uma unidade do Grupo Sirius e de valor à sua saúde conosco!